Opmerkelijke, wetenschappelijk onderbouwde artikelen rondom ziekteverzuim
Er wordt veel wetenschappelijk onderzoek gedaan naar ziekteverzuim en de klachten die daarmee samenhangen. De meest opmerkelijke uitkomsten vindt u in onze artikelen. We houden het graag concreet, dus u krijgt tips voor de praktijk. Deze zijn mede gebaseerd op onze ervaring met het begeleiden van duizenden cliënten naar werkhervatting.

Het biopsychosociale model - dus het zit tussen de oren?

Ongenuanceerde berichtgeving in de media kan ongewenste gevolgen hebben voor mensen met Long Covid

Burn-out of is het angst om te werken?

Tinnitus en verstoorde slaap

Brain fog – begeleiding is cruciaal

Waarom verzuimen mensen met een burn-out of depressie zo lang?

Tinnitus - door drs Jan D. Verhoeven voor www.nurseacademyot.nl

Onze werkwijze

Onze aanpak bij problemen na Covid-19

Tinnitusbegeleiding bij Condite

Ruiken en concentreren na COVID-19, ook dat kun je trainen!

Postcommotioneel syndroom (PCS) na hersenschudding zet je op het verkeerde been

Verzuim door thuiswerken is te voorkomen

Tinnitus: aan de slag ermee. Artikel in de GAVscoop van april 2020.
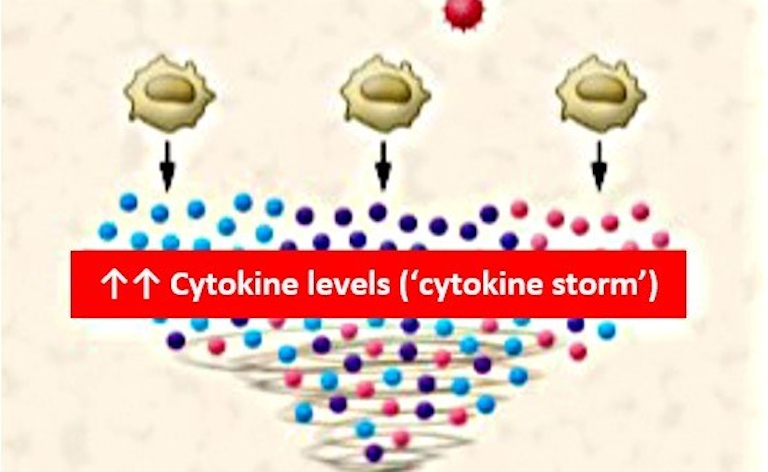
Coronavirus, COVID-19: hoe pak je de langetermijngevolgen van deze cytokinestorm aan?

Loop dóór als je oud wilt worden - ageisme

Het medicijn tegen psychische klachten
Moet je een versleten knie ontzien?

Beter dik en fit, dan slank en inactief

Is het prikkelbare darm syndroom psychisch?

Meer en langer rugpijn door röntgenfoto

Bestrijd moeheid door minder tv te kijken – sedentair gedrag

Bodily Distress Syndrome, een nieuwe diagnose!

Placebo-effecten moeten veel beter benut worden

Tinnitus: positief te beïnvloeden

Wel cognitieve klachten en geen objectieve beperkingen: moet je daar wat aan doen?

De ziekte van Menière: beperk de gevolgen
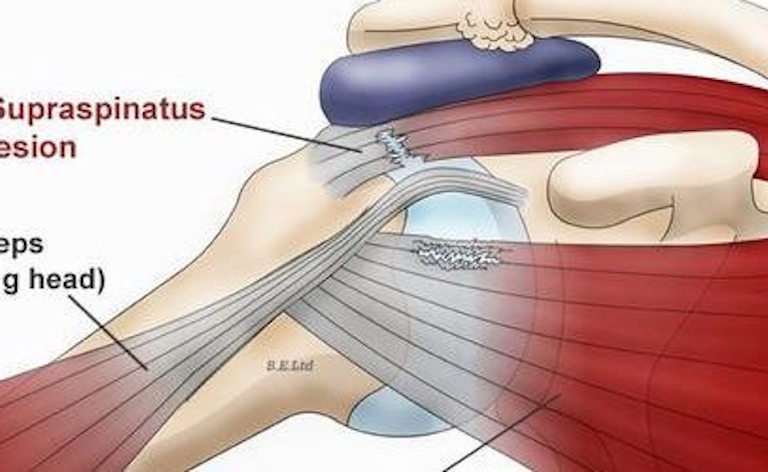
Gescheurde pees in de schouder: meestal geen probleem!

Werkstress: ook heel gezond

Onverklaarde fysieke klachten verklaard

Voorkom die migraineaanval!

Artikel SOLK, AD-visie

Is burn-out toch een depressie?

Te veel slapen geeft meer kans op een beroerte

9 zaken die iedereen moet weten bij het begeleiden van cliënten met whiplash en traumatisch hersenletsel

Boosheid en gevoel van onrecht belemmeren herstel bij whiplash

Depressie? Blijf gedeeltelijk werken!

Hypermobiliteit en pijn, wat doe je er aan?

Sarcoïdose; stem beleid af op het type vermoeidheid

Online trainen tegen verslaving

Gedragsadaptatie voorkomt en veroorzaakt ongevallen!
Hartinfarct en emotionele klachten

De ‘chronische’ tennisarm: belasten mag!

TIA, niet alle klachten en beperkingen zijn tijdelijk!

Piekeren, hou er mee op!
Belangrijk nieuws rondom whiplash
Complex regionaal pijnsyndroom: confronteren of amputeren?

Hyperacusis: als geluiden pijn doen

Seniorenmoment of toch jong dementerend?

Beperk het ziekteverzuim en leef langer

Mysterieuze verlammingen: conversie en nagebootste stoornissen

Restless legs, iets om wakker van te liggen?

PTSS, het werkgeheugen en werkhervatting

Visusproblemen door nekklachten na whiplash
Aanhoudende klachten na een hersenschudding en geheugenvervalsing
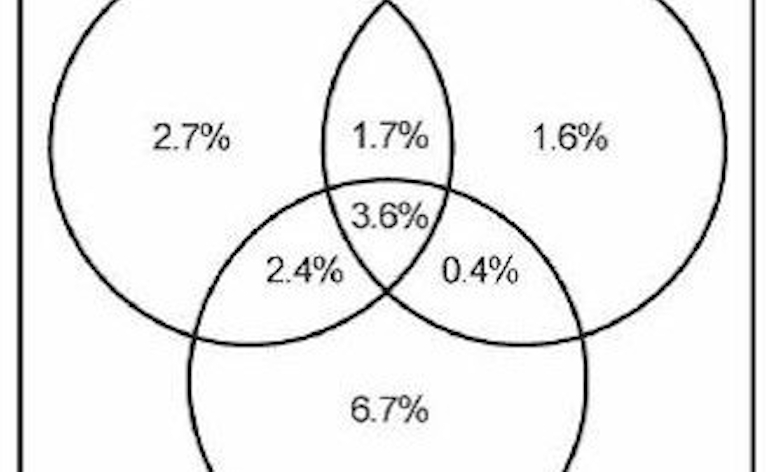
Tinnitus: ons ‘overactieve’ brein

Slechter concentreren geeft meer pijn

Herkennen van bewust en onbewust onderpresteren
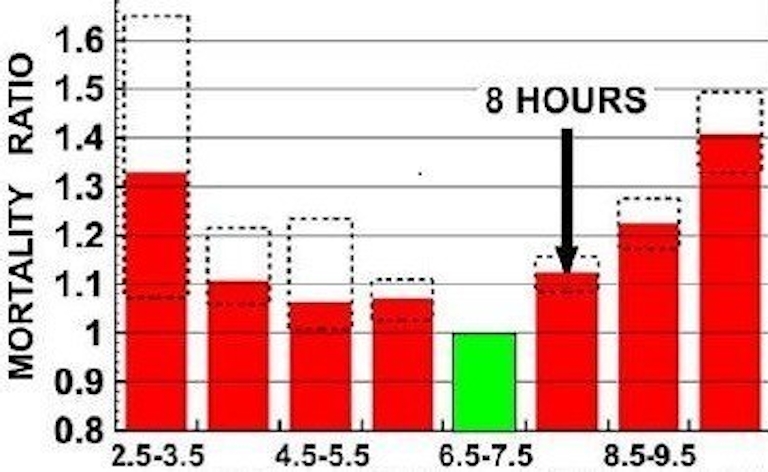
Ouder worden met korter slapen
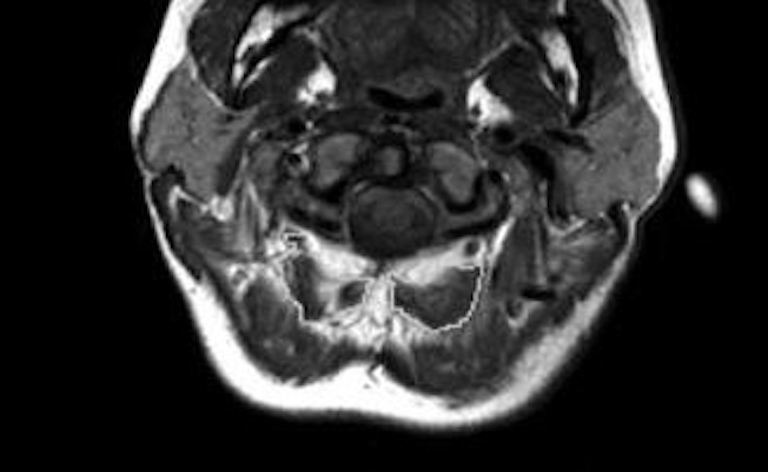
De zichtbare schade van inactiviteit bij slijtage en whiplash
Depressie, angst en het werkgeheugen
Het chemobrein – effectieve interventie is mogelijk

Migraine en spanningshoofdpijn: kom in actie!

ADHD en de heilzame werking van een stimulerend middel
Met pijn aan het werk
SOLK, op een hoop gooien of splitsen?

Cannabis en cognitieve problemen

Duizeligheid, ga het niet uit de weg!

Hoe gaan de Amish om met fibromyalgie?
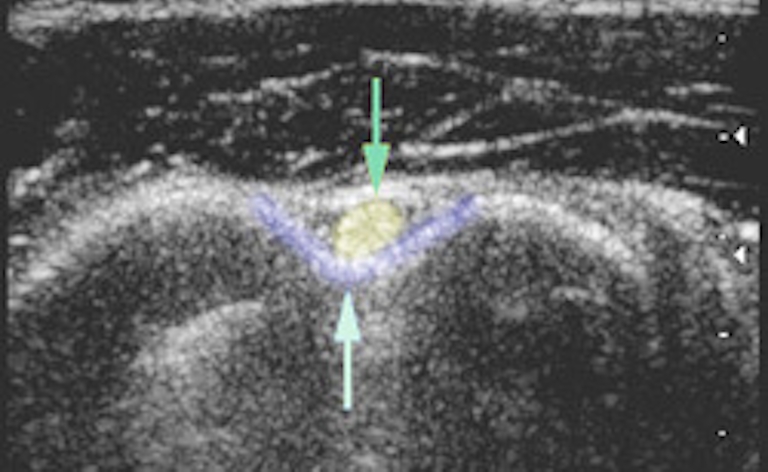
Schouderklachten bij verpleegkundigen – wat is de werkelijke reden van verzuim?
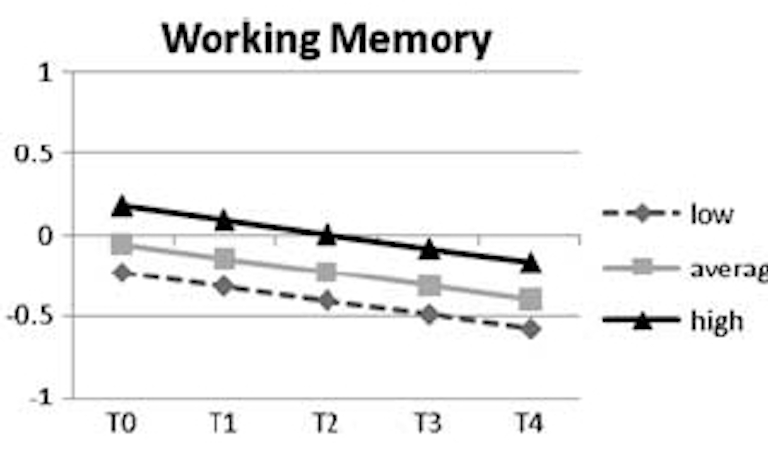
Verschil in cognitief verval tussen hoog- en laagopgeleiden bij veroudering
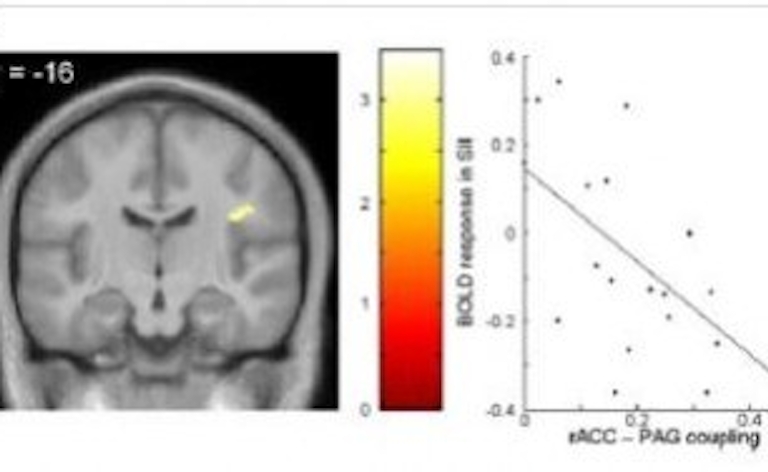
Een traumatisch NAH en het verwachtingseffect

Roken en rugklachten

Fibromyalgie: door inactiviteit op het werk neemt het risico op verzuim toe

Werkgerichte maatregelen en de focus op werkhervatting effectief bij psychische klachten

Slechter cognitief functioneren bij borstkanker patiënten niet alleen het gevolg van chemotherapie

Relationship between self-reported disability and functional capacity in patients with Whiplash Associated Disorder