Is het prikkelbare darm syndroom psychisch?
De invloed van psychische factoren op lichamelijke klachten is voor velen een ‘gevoelig’ onderwerp. Ook bij patiënten met het prikkelbare darm syndroom (PDS) vallen opmerkingen daarover niet altijd in goede aarde. Het ter sprake brengen dat psychische factoren een belangrijke rol spelen bij deze aandoening, kan een reactie oproepen als: “Je denkt dus dat het tussen mijn oren zit.” Gevolg is dat de patiënt volhardt in de zoektocht naar een lichamelijke verklaring en daarmee zichzelf tekort doet. Ziektegedrag, ziekteperceptie en overtuigingen spelen bij PDS namelijk een belangrijke rol. Deze factoren zijn gelukkig in positieve zin te beïnvloeden, waarmee de klachten afnemen.
Catastroferende aandacht kan PDS chronisch maken
De manier waarop mensen reageren op een gezondheidsprobleem, wordt aangeduid als ziektegedrag. Bijvoorbeeld het negeren van klachten vormt een uiterste van een spectrum, wat tot problemen kan leiden. Het andere uiterste is de overdreven bezorgdheid bij het waarnemen van veel voorkomende lichamelijke sensaties. Overmatig veel onderzoek, nodeloze behandelingen en chronische pijnklachten kunnen daarvan het gevolg zijn. Catastroferende aandacht voor de klachten draagt er ook aan bij dat PDS een chronisch probleem wordt.
PDS kost de maatschappij veel geld
Met name in de rijke westerse geïndustrialiseerde landen komt PDS vaker voor. In Nederland rapporteert 15 tot 20% van de vrouwen en 5 tot 20% van de mannen dat ze last hebben van PDS. Naast persoonlijk lijden heeft PDS ook forse economische consequenties. De kosten van ziekteverzuim als gevolg van PDS overstijgen de kosten van onderzoek en behandeling van deze aandoening. Ziekteverzuim is daarbij ook te beschouwen als een vorm van ziektegedrag.

Te snel ziek melden op school leidt tot chronisch ziektegedrag
De onderzoeker Whitehead beschrijft al in 1982 hoe ouders het ziektegedrag van hun kinderen richting geven. Wanneer kinderen aangeven dat ze gezondheidsklachten hebben en ouders hun kinderen vervolgens snel ziek melden op school, ze als troost een cadeautje geven of ze laten kiezen wat er wordt gegeten, is de kans groter dat dit kind op volwassen leeftijd een chronisch ziektegedrag heeft. Dit fenomeen noemen we ‘social learning’. Vooral bij PDS is veel onderzoek gedaan naar de invloed van ‘social learning’. In een studie van Walker e.a. kregen kinderen de opdracht zoveel mogelijk water te drinken, met als gevolg een vervelend gevoel in de buik. Daarna werden ze gedurende vijf minuten in contact gebracht met hun ouders. Wanneer ouders volgens instructie naar het kind veel begrip toonden en veel informeerden naar de pijn, resulteerde dat in een verdubbeling van de pijnscore van het kind. Ouders die het kind daarentegen afleidden, bijvoorbeeld door even over iets anders te praten, bereikten daarmee dat de pijn gemiddeld halveerde. De effecten hiervan waren bij meisjes veel meer uitgesproken dan bij jongens.
Pas op welk voorbeeld je geeft
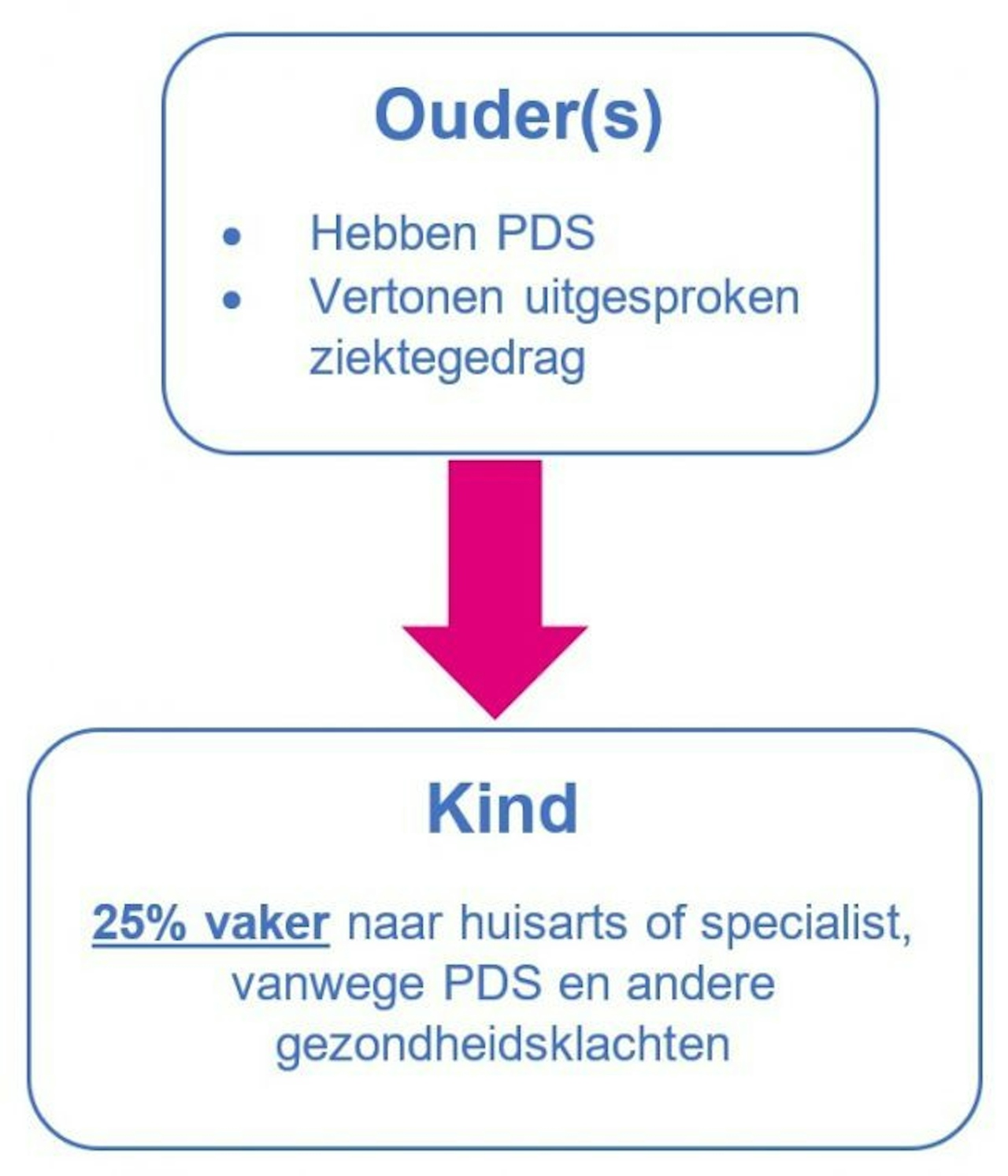
Verder is ook aangetoond dat kinderen waarvan (een van) de ouders PDS hebben en een meer uitgesproken ziektegedrag vertonen, 25% vaker naar een huisarts of specialist gaan, ook vanwege andere gezondheidsklachten. Een genetische predispositie om evenals de ouders een aandoening te hebben, speelt hierbij een veel kleinere rol dan social learning. Een gebrek aan lichaamsbeweging kunnen kinderen zo ook overnemen van hun ouders. Dat is jammer, aangezien PDS patiënten gewoonlijk sterk profiteren van intensievere bewegingsactiviteiten.
Meer aandacht leidt tot meer pijn
Ongerustheid over lichamelijke klachten leidt ertoe dat er meer aandacht uitgaat naar het probleem. Catastroferen wordt dan sterk bepalend voor de aandachtsprocessen. Dit is met beeldvormend onderzoek bevestigd. Hubbard e.a. hebben met fMRI aangetoond dat in het aandachtnetwerk in het brein van PDS patiënten, de alertheid en oriëntatie sterker worden geactiveerd door een stimulus toegediend op een willekeurige plek op het lichaam. In vergelijking tot gezonde proefpersonen worden sensaties uit het lijf sterker waargenomen, en ook vaker beleefd als ‘echte pijn’.
Cognitieve gedragstherapie bij PDS is essentieel
In meerdere studies zijn de positieve effecten van psychologische behandeling bij PDS bevestigd. Niet alleen de buikklachten nemen af, maar ook mentale stress vermindert en de kwaliteit van leven verbetert. Het is duidelijk geworden dat cognitieve gedragstherapie, waarbij direct wordt aangegrepen op ziekteperceptie en overtuigingen, het cruciale onderdeel is. De PDS patiënt die de overtuiging laat varen overwegend een fysiek probleem te hebben en accepteert dat psychische factoren een belangrijke rol spelen, zal daarvan profiteren.
Placebo geeft ook resultaat bij PDS
Wanneer pijnklachten verminderen door psychologische behandeling, sluit dit niet uit dat bij een aandoening tevens biomedische aspecten een rol spelen. De geldt ook bij PDS. Anders dan advertenties doen geloven, is er echter nog geen medicatie/middel wat in een placebogecontroleerde studie zijn effect heeft bewezen.
Een behandeling met een nepmiddel kan overigens bij PDS ook een positief effect geven. Er zijn echter artsen en behandelaars die het tegen de borst stuit een placebobehandeling te geven. Je misleidt de patiënt daarbij ten slotte. Dat hoeft echter niet het bezwaar te zijn. In 2010 beschreven Kaptchuk e.a. de resultaten van een open-label placebostudie bij patiënten met PDS, waarbij PDS-patiënten die geen behandeling kregen, de controlegroep vormden. Een open-label studie wil zeggen dat zowel degene die het middel voorschrijft als de patiënt ermee bekend zijn welk middel wordt verstrekt en wat de werking daarvan is. Aan de PDS-patiënt werd een placebo voorgeschreven, met de uitgebreide toelichting dat een placebo weliswaar een nepmiddel is, maar dat de suggestie die daarvan uitgaat ook helpend kan zijn. In deze studie dwong een placebobehandeling bij 59% van de PDS-patiënten een klinisch betekenisvolle verbetering af.
Tips voor de praktijk
- Psychologische behandeling bij PDS heeft een positief effect, vanuit de wetenschap dat het geen ‘ingebeelde’ aandoening is.
- Ook als je weet dat je een nepmiddel gebruikt, kun je daar van profiteren.
Bronnen
Chilcot J, Moss-Morris R. Changes in illness-related cognitions rather than distress mediate improvements in irritable bowel syndrome (IBS) symptoms and disability following a brief cognitive behavioural therapy intervention. Behav Res Ther. 2013 Oct;51(10):690-5.
Faresjö A, Grodzinsky E, Johansson S, Wallander MA, Timpka T, Akerlind I. A population-based case-control study of work and psychosocial problems in patients with irritable bowel syndrome–women are more seriously affected than men. Am J Gastroenterol. 2007 Feb;102(2):371-9.
Kaptchuk TJ, Friedlander E, Kelley JM, Sanchez MN, Kokkotou E, Singer JP, Kowalczykowski M, Miller FG, Kirsch I, Lembo AJ. Placebos without deception: a randomized controlled trial in irritable bowel syndrome. PLoS One. 2010 Dec 22;5(12):e15591.
Lustyk MK, Jarrett ME, Bennett JC, Heitkemper MM. Does a physically active lifestyle improve symptoms in women with irritable bowel syndrome? Gastroenterol Nurs 2001;24:129-37. Walker LS, Williams SE, Smith CA, Garber J, Van Slyke DA, Lipani TA. Parent attention versus distraction: impact on symptom complaints by children with and without chronic functional abdominal pain. Pain. 2006 May;122(1-2):43-52.
Whitehead WE, Winget C, Fedoravicius AS, Wooley S, Blackwell B. Learned illness behavior in patients with irritable bowel syndrome and peptic ulcer. Dig Dis Sci. 1982 Mar;27(3):202-8.
Vorig artikel
Volgende artikel

